|
الحمامي تعني إحمرار الجلد الناجم عن توسع الأوعية الدموية، وهذا قد يؤدي إلى احتقان في منطقة معينة من الجلد استجابة لعوامل
داخلية المنشأ أو خارجية المنشأ. الحمامي هي أول مظاهر الأمراض الجلدية وقد تكون
موضعية أو معممة.
الأشكال السريرية للحمامي:
1 ـ الحمامي الموضعية: هذا الشكل يصيب بعض المناطق وتنجم عن عوامل مختلفة.
هناك عدة أسماء سريرية تصف الحمامي الموضعية منها:
الحمامي الراحية(Eryhema palmare) : في الراحتين، قد تظهر بسبب تشمع الكبد.
حمامي الأرفاع(Erythema intertrigo) : حمامي في مناطق الثنيات (المغبنية) ناجمة عن فرط الاحتكاك والتعرق.
حمامي الشرث(Erythema pernio) : ناجمة عن التعرض للبرد وتصيب الأصابع.
الحمامي الحرارية (Erythema caloricum): حمامي الاصطلاء تحدث بسبب التعرض لأي نوع من الحرارة.
حمامي الشمس(Erythema solare) : حمامي ناجمة عن التعرض لأشعة الشمس.
أنواع أخرى من الحمامي قد تظهر كاستجابة لأنواع معينه من الطعام، المواد الكيماوية الأدوية، اللقاحات ـ اضطرابات المعدية المعوية وعدم ثبات المحرك الوعائي الدموي (Vasomotor instability) .
2 ـ الحمامي المعممة:
هذا الشكل معمم يصيب مناطق واسعة من الجلد تنجم عن عوامل جهازية. تظهر الحمامي المعممة بعد أشكال مختلفة.
الحمامي التسممية عند
الوليد
Toxic erythema of the new born
هي إندفاع لطاخي عند الوليد يظهر في الأيام الثلاثة أو الأربعة الأولى من الحياة ويزول عادة في الأسبوع الثاني.
المسببات:
سبب هذا الشكل من الحمامي عند الوليد غير معروف، ويتوقع عدة عوامل.
المنشأ الأرجي: فرط حساسية تجاه الحليب.
أدوية انتقلت إلى الجنين عبر المشيمة.
ناجم عن الإفرازات المهبلية عند الأم.
استجابة ارجية لبعض مكونات الزهم.
المظاهر السريرية:
تظهر الآفة الجلدية أولاً بشكل لطاخات حمامية، الحطاطات ـ أو بثرات على جلد الوجه أو الأجزاء القريبة من الأطراف.
نادراً ما يصاب الراحتين والأخمصين.
الحطاطات قد تحاط ببثرات صغيرة بقطر 2 ـ 4 سم.
في الحالات الأخف تلك اللطاخات تزول خلال يوم واحد. في الحالات الأكثر شدة تظهر الحطاطات الشروية ضمن المناطق الحمامية على الظهر والأرداف.
الحالة العامة للطفل لاتتأثر وعادة تزول الآفات بدون معالجة.
التشخيص التفريقي:
يجب تفريق الحمامي السمية عند الوليد عن:
الدخنيات البثرية: تشبه الحمامي السمية سريرياً.
انتان العقبول البسيط.
السلس الصباغي (Incontinentia Pigmenti) .
تقيح الجلد البثري عند الوليد: تبدي البثرات خلايا بيضاء معتدلات، بينما البثرات في الحمامي السمية عند الوليد مملوءة بالحمضيات وتكون جرابية وماحول جرابية.
اللطاخات الحمامية تبدي ارتشاح ماحول الأوعية خفيف من الحمضات.
المعالجة:
الطرق الداعمة والعرضية حيث أنه لايوجد معالجة نوعية، عادة الآفات الجلدية تزول خلال عدة أيام.
الحمامي
الطفحية
Exanthematous erythema
عدة أشكال من الأمراض الطفحية تتظاهر بحمامي متنوعة ونوعية لكل مرض.
الأمراض الجرثومية والفيروسية هي سبب شائع للحمامي عند الرضع والأطفال الصغار ـ الحصبة ـ الحمامي الانتانية (المرض الخامس) الوردية ـ الحمي الفرفرية ـ وبعض الأنواع الحمامي المعممة.
الحمامي
الانتانية
(المرض الخامس)
(داء مارغارين)
Erythema infectiosum
لقد وصفت أنواع مستوطنة من الحمامي المعممة في هولندا وألمانيا في عام 1958م عند الأطفال. ويعرف باسم (مرض مارغرين) والسبب فيروسي من بعض أنواع منتجات الألبان.
المرض ذو عدوى خفيفة، ويحدث بشكل أوبئة في الربيع والصيف.
المظاهر السريرية:
الحمامي تظهر على الأجزاء القريبة من الأطراف وأحياناً على الوجه وتنشر لتغطي كامل سطح الجلد. تظهر فجأة وبدون أي أعراض بادرية وعادة مايكون التفاعل الحمامي ذو صفات سريرية مختلفة تشبه الحمامي عديدة الأشكال، الاندفاع الحصبي الشكل والحطاطي.
الآفة الجلدية على الوجه قد تكون بمنظر طفح الفراشة مع حمامي منتشرة أو حطاطات دبوسية متجمعة على قاعدة حمامية.
الحكة شديدة، وفي اليوم الخامس تبدأ الحمامي بالتقهقر والحكة تصبح أقل.
الحمامي
متعددة الأشكال
(الحمامي
النتحية)
Erythema multiforme
هي تناذر فرط التحسس ينجم عن تفاعل ضد ـ مستضد (Antigen antibody reaction) وقد يصيب الجلد والأغشية المخاطية والأعضاء الداخلية. تناذر ستيفن جونسون هو شكل سريري شديد وحاد من الحمامي عديدة الأشكال.
|

الشكل رقم
220أ : حمامي
متعدد الأشكال
|

الشكل رقم 220ج :
حمامي متعدد الأشكال
|
|

الشكل رقم 220ب :
حمامي
متعدد الأشكال
Fig.219 Erythema
multiforme |

الشكل رقم 220د
:
حمامي متعدد الأشكال
Fig.219 Erythema multiforme |
المظاهر السريرية:
تبدو الآفات الجلدية بشكل لطاخات مدورة مرتشحة قليلاً بلون أرجواني غامق أو أزرق فاتح، متناظرة، ذات ميل للانتشار محيطياً.
قد يظهر أشـكال مختلفـة من الحمامي عديدة الأشـكال وذلك يعتمـد على شـكل وشـدة التفاعل:
قد يكون الآفات لطاخية، حطاطية، عقدية، حويصلية أو فقاعية مشكلة أشكالاً مختلفة مثل الحلقي ـ المدور ـ آفات مدفسية الشكل وأشكال فرفرية وشروية.
الآفة الهدفية الشكل (القزحية) الجزء المركزي من الآفة يبدى عادة انخفاضاً في وسطها وتكون ذات لون رمادي مزرق يعرف باسم "الآفة القزحية الشكل "(Iris lesion) وهي عادة مميزة لحمامي عديدة الأشكال.
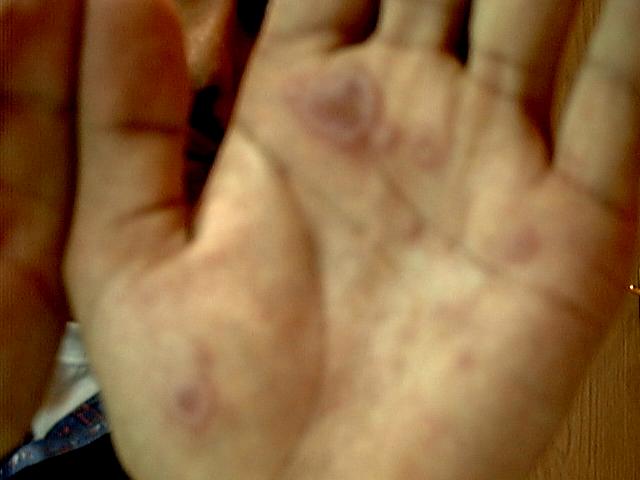
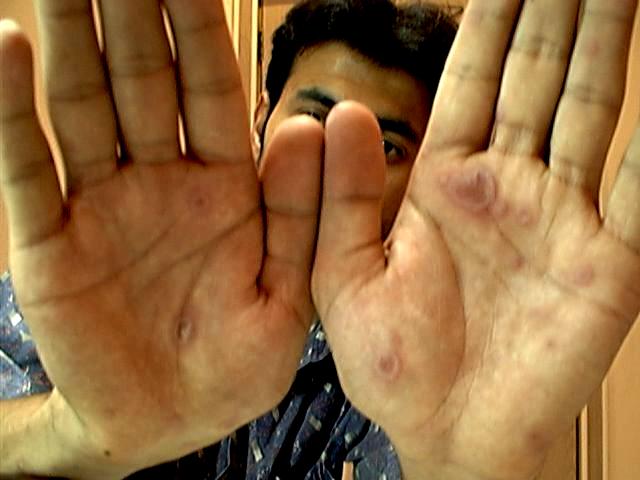
حمامي متعدد الاشكال
الأماكن الأكثر إصابة هي الظهر اليدين والأصابع والقدمين.
الشكل :Hebra يتميز بارتكاسات حمامية حطاطية، شروية، فقاعية وحتى نزفية تظهر على المناطق الجلدية المعرضة للشمس، والآفات الجلدية تأخذ شكل القزحيه المميز. الأغشية المخاطية عادة تصاب، وهذا الشكل متكرر ويسبق عادة بالعقبول البسيط الشفوي قبل بدء الحمامي.
الشكل اللطاخي الحطاطي:
حمامي لطاخية حطاطية. واضحة الحواف تنتشر نحو المحيط مشكلة بقع عديدة الحلقات مع شفاء مركزي وتكون الأشكال القزحية المختلفة واضحة في هذا النوع.
الشكل الفقاعي:
قد تبدي الآفات الجلدية فقاعات نزفية على قاعدة حمامية.
الشكل الفقاعي الحويصلي:
حويصلات متناثرة أو متجمعة محاطة بقاعدة حمامية قد تشخص خطأ على أنها آفات عقبولية.
الشكل اللطاخي الحطاطي:
آفات الجلد تظهر بشكل لطاخات حمراء مزرقة متوذمة أو لطاخات مسطحة ذات ميل للانتشار نحو المحيط.
تناذر ستيفن
جونسون
Steven's-Johnson syndrrome
يعتبر هذا النوع شكل شديد من الحمامي عديدة الأشكال ويتظاهر بأعراض جلدية وبالأغشية المخاطية والأحشاء الداخلية.
المظاهر العامة:
قد يبدي المرض بمظاهر بنوية شديدة، حيث أن الشدة والإنذار يعتمد على العمر وسبب المرض والعلاج المبكر.
الأعراض البنوية: حمى ـ صداع ـ دعث وألم حاد في الفم والبلعوم. قد يتظاهر المرض بمظاهر شديدة مثل تسرع النبض ـ ضعف عام ـ تسرع التنفس ـ ألم بالمفاصل والتعرق. قد يكون هذا التناذر قاتلاً.
الأغشية المخاطية: التهاب الفم وهو مظهر باكر وقد يكون مشخصاً. تظهر الأغشية المخاطية تقرحاً ونزفاً ونزول اللعاب ووذمة مما قد يتدخل ذلك في الشرب والتغذية.
التهاب الملتحمة، تقرح القرنية والتهاب الأنف والرعاف هي مظاهر الأغشية المخاطية الشائعة.
المظاهر الجلدية: تظهر الآفات الجلدية بشكل حمامي عديدة الأشكال لطاخية مع ارتكاس حويصلي أو حطاطي أو قزحي الشكل.
تمزق الفقاعات يؤدي إلى سطح جلد متقرح متآكل وتزداد قابليته للانتانات الثانوية.
النزوف تحت الأظافر شائعة.
البرفريات مظهر شائع للشكل الشديد.
قد تكون الحكة شديدة جداً.
المسببات:
عدة عوامل تؤدي الى تناذر ستيفن ـ جونسون.
الكثير من الحالات مجهولة السبب.
بعض ممايلي قد يسبب التناذر:
1 ـ الانتانات الجرثومية: دفتريا ـ بروسيلا ـ التدرن ـ حمى التيفيوئيد وذات الرئة.
2 ـ الانتانات الفيروسية: الحصبة ـ العقبول ـ لقاح الجديري ـ ذات الرئة الفيروسية أو الانفلونزا الآسيوية.
3 ـ الانتانات الفطرية: الفطار الكرواني ـ داء المنسجات.
4 ـ الانتانات بالأوالي: الملاريا والتريكوموناس.
5 ـ أمراض الغراء: الندبة الحمامية الجهازية والقريصية.
6 ـ اللقاحات : BCG ـ الجديري ـ شلل الأطفال.
7 ـ الأدوية: بنسلين ـ سلفوناميدات ـ تريمثوبريم ـ السللاسيلات. الفينوباربيتال ـ الباربيتورات ـ خافضات الحرارة والهيدرازين.
8 ـ تناذر لوفلر قد يترافق مع الحمامي عديدة الأشكال.
9 ـ تغيرات هرمونية.
10 ـ التماسات الجلدية الأرجية: أكزيما (Rhus)السماق والافنج الناري (Fire Sponges) .
11 ـ الأمراض الخبيثة: لمفومات ـ كارسينومات ـ إحمرار الدم (الكظة الدموية) والورم النقوي وداء هودجكنز.
التشريح المرضي:
ارتشاح التهابي في أعلى الأدمة.
انتفاخ ووذمة في البشرة والأدمة.
ارتشاح التهابي حول الأوعية الدموية المتوسعة.
كريات حمراء خارج الأوعية.
التشخيص التفريقي:
انحلال البشرة النخري السمي.
أكزيما التماس الفقاعية.
الفقاع والداء الفقعاني.
الذئبة الحمامية الجهازية الفقاعية.
المعالجة:
تعتمد المعالجة على السبب وشدة المظاهر السريرية.
الحمامي المرتفعة
الدائمة
Erythema elevatum diutinum
تتميز بعقيدات مدورة حمراء مرتفعة مؤلمة تترتب بأشكال حلقية. الأماكن الأكثر إصابة هي السطوح الباسطة من الأطراف واليدين.
العقيدات ذات سطح أملس ذو انخفاض مركزي، والا ندفاع ذو سير مزمن قد ينتشر إلى الفم، ولاتحدث إصابة بالأغشية المخاطية والحالة العامة للمريض لاتتأثر.
الحمامي
العقدة
Erythema nodosum
تتميز بعقيدات حمراء فاتحة ومؤلمة ومتناظرة مختلفة الأحجام، أشيع ماتكون على السطوح الباسطة للساقين، قد يسبق ظهور الاندفاع بعض الأعراض البنوية الخفيفة مثل الحمى، الدعث والألم العضلي والمفصلي والمرض محدد لنفسه.
(الحمامي العقدة قد نوقشت في فصول أخرى)
|
الحمامي المزمنة
الهاجرة
Erythema chronicum migrans
هذا الشكل ينجم عن لدغ الحشرات مثل القراد.
يظهر الارتكاس الحمامي بشكل خواتم منتشرة نحو المحيط مع حواف مرتفعة ومركز شاحب.
|

الشكل
رقم 221أ
: الحمامي المزمنة الهاجرة
|
الحمامي الحلقيه
الرثوية
Erythema annulare rheumaticum
هذا النوع شائع عند الأطفال المصابين بالحمى الرثوية والتهاب الشفاف القلبي الرثوي. تظهر المظاهر الجلدية بشكل خواتم بلون أحمر شاحب بحجوم مختلفة وأشكال مختلفة. الأماكن الأكثر إصابة هي الفخدين، البطن والصدر والظهر.
الحمامي الحلقية
النابذة
Erythema annulare centrifugum
لهذا المرض سير مزمن، وقد يبدأ في أي عمر حتى الولدان. عند الوليد قد تكون الحمامي علامة للذئبة الحمامية الجهازية عند الأم.
الأماكن الأكثر إصابة هي الأردا ف ـ الفخدين وأعلى الذراعين ولكن أي ناحية قد تصاب.
الآفات قد تكون موضعية في الأطراف لكن الوجه قد يصاب أحياناً.
|

الشكل رقم 221ب: الحمامي
الحلقية النابذة (الإرتوازية )
|
المظاهر السريرية:
الآفات مفردة ولكن على الأغلب متعددة تظهر بشكل رئيسي على الأرداف والفخدين وأعلى الذراعين. وهي حطاطة مرتشحة زهرية اللون صغيرة تتضخم ببطء وتظهر على شكل دوائر إذ أن المنطقة المركزية تنبسط وتتراجع، الآفات الفردية تستمر لعدة أيام أو أسابيع أو تمتد ببطء نحو الفم مع ظهور الفرفريات والتصبغات.
امتداد الآفة قد يكون غير منتظم ليترك أطرافاً مقوسة الشكل. قد تكون الحواف مسطحة تماماً أو محسوسة بسهولة، ملساء أو تبدي تقشر خفيف.
الحويصلات نادراً ماتحدث، الحكة غالباً ماتكون شديدة.
الأحمرية
الجلدية
Erythrodema
الأحمرية الجلدية تعني إحمرار الجلد مع تقشر جلدي وقد تكون بدائية أو ثانوية تحدث في سياق أمراض جلدية مختلفة.
الأحمرية البدائية:
الأحمرية التقشرية (داء لاينر)
الأحمرية المترافقة مع اللمفومات، داء هودجكن ـ الفطار الفطراني (Mycosis fungoides).
|
الأحمرية الثانوية:
التقشر الجلدي الشديد قد يحدث في:
الاندفاعات الدوائية.
الاكزيما المزمنة.
التهاب الجلد العصبي.
الالتهاب الجلد الزهمي.
الصداف.
الدخينات النخالية الحمراء.
|

الشكل
رقم 222: الأحمرية الجلدية
|
الاختلاطات الاستقلابية للأحمرية:
فرط الحرارة:
احتباس التعرق ناجم عن انسداد فتحات الغدد العرقية قد يؤدي إلى فقدان حرارة الجسم خاصة عند الأطفال في المناطق المدارية.
الهزال العضلي: زيادة فعالية الاستقلاب تزيد انتاج الحرارة لتعوض الحراره المفقودة ولكن يتم ذلك على حساب هدم الأنسجة.
العضويات القلبي الوعائي: جريان الدم، حجم الدم، والحصيل القلبي قد تزداد حجمها وإذا استمرت هذه التغيرات، قد تؤدي إلى قصور قلبي وعائي.
قد يحدث سوء امتصاص واعتلال الأمعاء.
نقص البيومين الدم: التقشر الشديد يؤدي إلى ضياع البروتين والحديد إلى جانب سوء الامتصاص وخلل في التمثيل الغذائي واستفادة الجسم منه، مسبباً وذمة وفقر دم بعوز الحديد كما يؤدي أيضاً إلى نقص فيتامين (B12) في المصل خاصة بسبب زيادة التمثيل في البشرة المفرطة التصنع.
الجفاف وضياع الماء: تقل فعالية الحاجز الجلدي في الأحمرية الصدافية.
تصبح مختلفة نوعاً، التأثير الرئيسي هو زيادة ضياع الماء بالانتشار حيث أن التبخر يساهم في ضياع الحرارة أيضاً .
البول: يميل نحو الانخفاض وإذا كانت كمية الماء المتناوله غير كافية لأي سبب فإن الجفاف سوف ينتج.
التشخيص:
الأحمرية يمكن توقعها عند أي طفل رضيع مصاب بأحمرية تستمر من الولادة أو بعد الولادة مباشرة.
فشل النمو والإسهال.
الاستعداد للانتانات.
اعتلال العقد اللمفية أو الضخامة الكبدية الطحالية قد تساعد في التشخيص.
التشخيص التفريقي:
الأحمرية الشواكية الشكل اللافقاعية.
تناذر أومن "Omenn's ".
الأكزيما التأبتية الأحمرية.
الصداف.
الشرى
Urticaria
هو ارتكاس جلدي وعائي شائع يتميز بظهور لوحة الشرى/
Wheals/ وتكون عادة عابرة وناكسة.
وهي تورم مرتفع حمامي محاط بهالة ويترافق مع حكة شديدة وإحساس بالوخز.
الشرى قد يترافق مع تظاهرات جهازية مثل الربو ـ المغص البطني، ألم المفاصل ووذمة شديدة بالحنجرة.
الشرى شائع عند الأطفال وله عدة مظاهر سريرية وذو أشكال مختلفة ويتنوع من الشرى البسيط إلى الشكل الفقاعي الشديد.
الوذمة النزفية عند الوليد (فرفرية كوكارد) تحدث عند الأطفال الصغار جداً وهي بين الشرى والتهاب الأوعية.
الآفات الشروية تبدي توسع بالأوعية الدموية، والتفاعلات تعتمد على عدة عوامل:
الهيستامين (وسيط الشرى الشائع)، الكينين (وسيط الوذمة الوعائية العصبية).
السيروتونين، البروستاجلاندين، الانافالوتوكسين (التأقين) والاسيتايل كولوين.
العوامل التي تؤثر على الأطفال هي نفسها التي تؤثر على البالغين مع ميل لكونها حادة في الأعمار الصغيرة.
تصنيف الشرى:
يصنف الشرى حسب المسبب إلى: مناعي وغير مناعي.
|

الشكل رقم 223:
الشرى
|

الشكل رقم 224:
الشرى
|
|

الشكل
رقم 225: الوذمة الوعائية العصبية
|

الشكل
رقم 226: الشرى
|
1 ـ الشرى المناعي:
الشكل المناعي للشري قد يكون معتمداً على"IgE
".
هناك عدة عوامل مختلفة يمكن أن تسبب الشرى المناعي وأهمها:
الطعام يسبب اضداد نوعية.
الديدان المعوية.
عوامل فيزيائية ناجمة عن أشعة الشمس ـ الحرارة ـ الماء ـ الضغط.
الوذمة الوعائية العائلية.
2 ـ الشرى اللامناعي:
هذا الشكل ناجم عن مواد تؤثر مباشرة محدثة إزالة تحبب الخلايا البد ينة(Mast cells) .
عدة عوامل يمكن أن تحدث الشرى اللامناعي وهي:
الطعام الحاوي على الهيستامين مثل السمك.
الأدوية.
المواد الكيماوية.
عوامل فيزيائية مباشرة.
التشخيص:
يجب استقصاء المريض المصاب بشرى مزمن بشكل كامل. هذا لايعني أن تجري العديد من التحاليل المنهكه للمريض مادياً ومعنوياً. تاريخ الحالة المرضية والفحص الدقيق للمريض أو استجواب أم الطفل مفيد جداً للوصول إلى تشخيص العوامل المثيرة.
الطعام: خاصة الطعام مع مواد إضافية، والحافظة والملونات.
الأدوية: المعطاة للطفل مثل المضادات الحيوية أو خافضات الحرارة مثل السالسلات.
الأمراض الجهازية:
قد يظهر الشرى مع أمراض أخرى مثل الأمراض الجهازية وعدم التوازن الهرموني.
الحشرات: النمل، البعوض قد يسبب التحسس الشديد خاصة عند الرضع الحساسين.
|

الشكل
رقم 227: الشرى الحطاطي، آفة فرفرية
(لدغ الحشرات)
|

الشكل
رقم 228: الشرى الحطاطي (لدغ الحشرات)
|
الحالة النفسية
للطفل مهمة حيث أن بعض حالات الشرى تنجم عن التوترات والمرض النفسي.
الاستقصاءات:
الاستقصاءات في الشرى المزمن الناكس لا تفلح دائماً في تحديد العامل المسبب والمتهم.
بعض التحاليل مثل:
-
تعداد الدم الكامل بما فيه عدد الحمضات وسرعة التثفل.
-
رحلان البروتينات الكهربائيه المصلية(Serum protein electrophoresis) .
-
وظائف الغدة الدرقية.
-
عيار IgE .
-
اختبار RAST .
-
البول لكشف انتان متوقع.
-
وظائف الكبد.
-
المستضد السطحي لالتهاب الكبد B .
-
الأضداد الذاتية.
-
تحري المتممة بما فيها مثبطة" C1
" استريز.
-
تحليل البراز لكشف أي طفيليات.
-
صورة الصدر والجيوب الأنفية لتحديد أي بؤرة التهابية.
-
اختبارات التحرش بالتارترازين ـ وأضداد المبيضات قد تكون ذات قيمة عند الأطفال الكبار.
أنواع
الشرى
يوجد عدة أنواع من الشرى:
الشرى الكوليني الفعل(Cholinergic) .
الشرى النفسي.
الشرى العائلي.
الشرى الذاتي (مجهول السبب).
الوذمة الوعائية العصبية.
الشرى الصباغي(Urticaria pigmentosa) .
الشرى الحطاطي(Papular urticaria) .
الشرى الفقاعي.
شرى الاستنشاق.
الشري
الفيزيائي
العوامل الفيزيائية مثل البرد والحرارة والشمس قد تثير هذا النوع من الشرى.
شرى البرد: قد ينتقل وراثياً كصفة جسمية مسيطرة.
تظهر الآفات الجلدية بشكل شرى (Wheal) يظهر بعد التعرض للبرد. تبدأ الحالة بعد الولادة وقد تستمر مدى الحياة. النوع الآخر من الشرى يترافق مع أمراض الغراء مثل الذ ئبة الحمامية الجهازية وخلل بروتينات الدم والبيلة الخضابية.
شرى البرد
الذاتي /المجهول السبب/:
هو نوع شائع من الشرى، حيث يظهر الشرى بعد التعرض للبرد ويمكن أن يزول بعد تدفئة الجلد، قد تصاب الأغشية المخاطية للفم والبلعوم والقناة المعدية المعوية.
المريض المصاب بهذا النوع من الشرى يجب أن يحذر من التعرض
المفاجئ للبرد أو السباحة في ماء بارد أو الاستحمام بالماء البارد، حيث
أن هؤلاء قد
يتعرضون لللاغماء وحتى الموت المفاجئ.
تشخيص شرى البرد يكون بتطبيق الثلج على الجلد حيث ذلك سيفاقم الآفة الشروية.
شرى الحرارة:
تظهر الآفة الشروية بسبب تحرر الهيستامين بعد التعرق المسبب بالحرارة أو بعد الحمام في ماء حار.
شرى الشمس:
تظهر الآفة الشروية بعد عدة دقائق من التعرض لأشعة الشمس، وهذه الحالة قد تترافق مع التحسس الآجل واندفاع ضيائي متعدد الأشكال.
الشرى الكتابي
الجلدي - الكتوبية الجلدية
Dermographic
urticaria
هو نوع شائع من الشرى. يتميز بشرى مرتفع الحواف خطي، يظهر بعد تخريش الجلد بأداة. ويترافق مع زيادة الـ IgE المتجول بالدورةالدموية.
|
الضـرب على الجسد يؤدي لظهور استجابة Lewis الثلاثيـة مع شـرى و إحمرار متوهج قد يظهر ذلك في 25ـ50% من البشر العاديين.
|

الشكل
رقم 229: شرى الكتابة
|
المظاهر السريرية:
قد يثار هذا النوع من الشرى بالضغط الناجم من الثياب المشدودة أو بعد ضرب أو كحت الجلد بالقلم أو أي أداة أخرى حيث أنه بعد عدة ثواني يظهر اندفاع شروي محاط بتوهج حمامي محصور في المكان المتأثر.
وقد يترافق ذلك مع الحكة. التخريش أيضاً يؤدي إلى ظهور مثل هذه الخطوط الإحمرارية.
المعالجة:
الامتناع عن تناول الطعام المتوقع أو الدواء المتهم.
(Atarax- Hydroxyzine) يعتبر من العلاجات الفعالة في كل أنواع الشرى.
مضادات الهيستامين الجيل الجديد، ستريزين
(Zyrtec- Cetrizine) أيضاً ذو قيمة.
الستيروئيدات موضعياً لاينصح بهما دائماً.
الستيروئيدات فموياً أو خلالياً فعالة بشكل مؤقت ونادراً ما تستعمل عند الرضع والأطفال.
حاصرات H2 مثل السيميتدين (Cimetidine) قد تجرب في الحالات المعندة والمزمنة.
السايبروهبتادين (Periactin) قد تعطي للأطفال الكبار وليس للأطفال الصغار. وهذا الدواء قد يكون فعال خاصة بالمشاركة مع (Hydroxazine) أحياناً.
مشاركة مضادين للهيستامين من مجموعتين مختلفتين قد تكون ضروري عند الأطفال الكبار في بعض الحالات التي لاتستجيب للعلاجات التقليدية.
الشرى الوراثي العائلي
Heridofamilial urticaria
هذا النوع من الشرى يورث بصفة مسيطرة ينجم عن غياب مثبطة C1 استريز التي تثبط فعالية المكون الأول للمتممة.
المظاهر السريرية:
تبدأ المظاهر باكراً في الطفولة وتتميز بهجمات متكررة من تورم النسيج ماتحت الجلد، الشفتين، الفم والعينان.
الحالة قد تتأثر برض الجلد حيث يظهر آفات مؤلمة متكررة، غير حاكة.
الأعراض البنوية: مغص بطني شديد ناجم عن إصابة القناة المعدية المعوية قد يكون مظهراً لبعض الحالات.
القناة التنفسية: قد تُصاب وفي الحالات الشديدة تسبب اختناق عند الرضع والأطفال.
التشخيص:
يعتمد تشخيص شرى العائلي الوراثي على:
غياب الآفات الشروية النموذجية.
وذمة وعائية شديدة.
ألم بالنسيج تحت الجلد.
أعراض تننفسية.
المغص البطني الناجم عن إصابة القناة المعدية المعوية.
نقص مثبطة C1 أستريز، المتممة" C2 و C4
".
المعالجة:
المعالجة أحياناً غير مفيدة في كل الحالات، حيث أن معدل الوفيات يعتبر عالي.
تعويض البلاسمي المجمدة الحاويةعلى مثبطة" C1
"أستريز قد تكون فعالة.
أبسيلون أمينوكابرويك أسيد والـ" Danazol
" أندروجين ضعيف يثبط الجونادوترفين النخامي كلاهما أثبت أنه فعال كدواء وقائي.
الشرى
الصباغي
Urticaria pigmentosa
هو مرض جلدي غير شائع يحدث خلال السنة الأولى من الحياة.
تتميز بآفات شروية يسبب تحرر الهيستامين من الخلايا البدنية الكثيرة في الجلد وقد يترافق مع مظاهر جهازية.
أشكال الشرى الصباغي:
يبدأ باكراً في مرحلة الرضاعة عادة في السنة الأولى من الحياة حيث تختلف الصورة السريرية من آفات غزيرة شروية ولطاخات مسطحة مصطبغة مع حواف غير منتظمة تظهر بعد تخريش الجلد.
يمكن إثارة الحالة ميكانيكياً بضرب الجلد السليم.
|

الشكل
رقم 230: الشرى الصباغي الشبابي
|

الشكل
رقم 231: الشرى الصباغي الشبابي
|

الشكل رقم
233 الشرى
|
قد تظهر آفات شـروية خطيـة ذات حواف مثـل الخرز تنجم عن تراكم الخلايا البدنية تحت الجلد.
قد تحدث نفطات أو حويصلات بسبب انفصال الوصل بين البشره والأدمة.
الشرى الصباغي قد يترافق مع مظاهر جهازية مثل المغص البطني، الإقياء، التسرع القلبي ووهج ينجم عن تحرر الهيستامين الغزير.
قد تتحسن الحاله في الشكل الطفلي أو قد تستمر حتى سن البلوغ ويتظاهر المرض عندئذ بلطاخات صباغية مسطحة.
|
الشرى الصباغي عند البالغين:
قد يكـون ذلك استمـراراً للشكـل الطفلي أو يظهر في سـن البلـوغ. الآفـات تظهر بشكـل لطاخـات حاكـة بقطر حوالـي 4 ملم مصطبغة قليلاً إذ تظهر بعـد فـرك أو تخريش سـطح الجلـد.
المظاهر الجهازية عند البالغين أكثر في الشكل الشبابي.
|

الشكل
رقم 232: الشرى الصباغي عند البالغين
|
مظيفة الكبد والطحال قد تتضخمان بسبب فرط الخلايا البدينة المنتشر وقد تؤدي إلى نخر بالعظام (مناقيرOsteoporosis ) وتصلب.
ملاحظة:
المرضي يجب أن ينتبهوا لعدم فرك الجلد بشدة خاصة أثناء أو بعد الحمام بالماء الساخن حيث أن هذا ينشط الخلايا البدنية في الجلد والطرق التنفسية مما قد يؤدي إلى وهج وهبوط ضغط، وتشنج قصبات وحتى موت مفاجئ .
المعالجة:
حاصرات H1 والسيروهبتادين قد تبدي بعض التحسن.
حاصرات H2 يعتقد أن لها تأثير بسيط على تخفيف الأعراض في الشرى الصباغي.
المظاهر الجهازية يمكن أن تعالج كل على حدة.
المراجع
|
Gollhausen R, Kligman AM. Human assay for identifying substances, which induce non-allergic contact urticaria: the NICU-test. Contact Derm 1985; 13:
98-106
|
1 |
De Groot AK, Gerkens F. Contact urticaria from a chemical textile finish. Contact Derm 1989; 20:
63-4
|
2 |
Juhlin L. Recurrent urticaria: clinical investigation of 330 patients. Br J Dermatol 1981; 104:
369-81
|
3 |
Michaelsson G, Juhlin L. Urticaria induced by preservatives and dye additives in food and drugs. Br J Dermatol 1973; 88:
525-32
|
4 |
|
Parish WE. Possible relevance of changes in mast cells and neutrophils to perpetuation of chronic
urticaria In: Champion
|
5 |
RH, Greaves MW, Kobza Black A et al., eds. The Urticarias. Edinburgh/ New York: Churchill Livingstone, 1985:
70-85
|
6 |
Kobza Black A, Greaves MW, Champion RH et al. Urticaria. Br J Dermatol 1991; 124:
100-8
|
7 |
Lagunoff D. The mechanism of histamine release from mast cells. Biochem Pharmacol 1972; 21:
1889-96
|
8 |
MacDonald SM, Lichtenstein LM, Proud LM et al. Studies of IgE-dependent histamine releasing factors: heterogeneity of IgE. J Immunol 1987; 139:
506-12
|
9 |
Parish RP Champion RH. Urticaria. London: W.B. Saunders,
1974
|
10 |
Parish WE Possible relevance of changes in mast cells and neutrophils to perpetuation of chronic urticaria. In: Champion RH, Greaves MW, Black AK, Pye RJ, eds. The Urticarias. Edinburgh: Churchill-Livingstone, 1985:
70-85
|
11 |
Carini C. IgE immune complexes in food allergy; significance, pathogenicity and clinical consideration. Clin Allergy 1987; 17:
485-97
|
12 |
Heavey DJ, Kobza-Black A, Barrow SE et al. Prostaglandin D2 and histamine release in cold urticaria. J Allergy Clin Immunol 1986; 78:
459-61
|
13 |
|
Michaelsson G, Juhlin L. Urticaria induced by preservatives and dye additives in food and drugs. Br J Dermatol 1973; 88: 525-32
|
14 |
Thompson HL, Burbelo PD, Segui-Real B et al. Laminin promotes mast cell attachment. J Immunol 1989; 143:
2323-7
|
15 |
Freeman RG, Spiller R, Knox JM. Histopathology of erythema toxicum neonatorum. Arch Dermatol 1960; 82:
586-9
|
16 |
Harris R, Schick B. Erythema neonatorum. Am J Dis Child 1956; 92:
27-33
Keitel HG, Yadav V. Etiology of toxic erythema. Am J Dis Child 1963; 106:
306-9
|
17 |
Levy HL, Cothran F. Erythema toxicum neonatorum present at birth. Am J Dis Child 1962; 103:
617-19
|
18 |
Wakeel RA, Gavin MP, Keefe M. Severe toxic erythema caused by diltiazem. Br Med J 1988; 296:
1071
|
19 |
Hasan T, Jansen CT. Erythroderma: a follow-up of 50 cases. J Am Acad Dermatol 1983; 8:
836-40
|
20 |
Zoon JJ, Mali JWH. The influence of erythroderma on the body. Arch Dermatol 1957; 75:
573
|
21 |
Harris DWS, Spencer M-J, Tidman MJ. Papulo-erythroderma - clinical and ultrastructural features. Clin Exp Dermatol 1990; 15:
105-6.13
|
22 |
Uvnas B. Chemistry and storage function of mast cell granules. J Invest Dermatol 1978; 71:
76-80
|
23 |
Vella Briffa D, Eady RAJ, James MP et al. Photochemotherapy (PUVA) in the treatment of urticaria pigmentosa. Br J Dermatol 1983; 109:
67-75
|
24 |
Poynard T, Nataf C, Messing B et al. Secretory diarrhea and prostaglandin D2 overproduction in systemic mastocytosis. New Engl J Med 1982; 307: 186
.(Letter)
|
25 |
Omerod AD, Herriot R, Davidson RJL et al. Adult mastocytosis, an immunophenotypic and flow cytometric investigation. Br J Dermatol 1990; 122:
737-44
|
26 |
Rasmussen JE. Xanthelasmoidea: an unusual case of urticaria pigmentosa. Arch Dermatol 1976; 112:
1270-1
|
27 |
Sutter MC, Beaulieu G, Birt AR. Histamine liberation by codeine and Polymyxin B in urticaria pigmentosa. Arch Dermatol 1962; 86:
217-21
|
28 |
Soter NA, Austen KF, Wasserman SI. Oral disodium cromoglycate in the treatment of systemic mastocytosis. New Engl J Med 1979; 301:
465-9
|
29 |
للأعلى |



















